18 Settembre 2024 ![]()
Lo scopo di questo case report è quello di analizzare come la misurazione e le variazioni di picco di flusso espiratorio permettano non solo di monitorare, ma anche di diagnosticare l’asma bronchiale.
In letteratura sono presenti pochissimi studi che correlano la variazione di picco di flusso espiratorio alla diagnosi di asma bronchiale, in quanto essa rappresenta solitamente una misura eterogenea e usata nel follow-up dei pazienti asmatici (2)(3)(4).
INTRODUZIONE
L’asma colpisce circa 300 milioni di individui in tutto il mondo. È un grave problema di salute a livello mondiale che interessa tutte le fasce d’età, con un aumento della prevalenza di persone affette in molti Paesi in via di sviluppo, con l’aumento dei costi per il trattamento e l’aumento dell’impatto economico sia per i pazienti che per la società. L’asma impone tutt’oggi un peso inaccettabile sui sistemi sanitari e sulla società attraverso la perdita di produttività sul lavoro e, soprattutto per l’asma pediatrico, causando disagio nelle famiglie. L’asma contribuisce tuttora ad un gran numero di decessi in tutto il mondo, anche tra i giovani.
Gli operatori sanitari che lavorano con i pazienti asmatici affrontano diversi problemi a seconda dei Paesi, del contesto locale, del sistema sanitario e dell’accesso alle risorse. Il Progetto Mondiale Asma (GINA: Global Initiative for Asthma) nasce per aumentare le conoscenze sull’asma tra gli addetti del servizio sanitario, le autorità sanitarie e la società, e per migliorare la prevenzione e la gestione di questa patologia attraverso uno sforzo coordinato a livello globale. GINA prepara infatti relazioni scientifiche, incoraggia la diffusione e l’attuazione delle raccomandazioni e promuove la collaborazione internazionale nella ricerca sull’asma.
Il documento di Strategia Globale per la Gestione e la Prevenzione dell’Asma offre un approccio universale e integrato nella gestione dell’asma che può essere adattato alle condizioni locali e ai singoli pazienti. Si incentra non solo sui dati esistenti, che forniscono peraltro una base solida, ma anche sulla chiarezza del linguaggio usato, fornendo gli strumenti per una facile applicazione nella pratica clinica. Le linee guida GINA 2021 indicano diagnostici di asma bronchiale i seguenti criteri:(1)
• La variabilità media diurna del PEF è >10% (nei bambini, >13%), due letture al giorno il migliore di 3 ogni volta), come il PEF più alto, meno il PEF più basso del giorno, diviso per la media del PEF più alto e più basso del giorno.
• Il tutto è calcolato su 1-2 settimane. Se si utilizza il PEF a casa o in ufficio, utilizzare lo stesso misuratore PEF ogni volta.
• Maggiore è la variazione del PEF, o maggiore è il numero di volte in cui si osserverà, più c’è una variazione importante, più sicura sarà la diagnosi.
• FEV1 aumenta di oltre 12% e 200 ml rispetto al basale (in bambini, aumento >12%
Del valore teorico rispetto al basale) dopo 4 settimane di trattamento antiinfiammatorio (in assenza di infezioni respiratorie).
Scopo dello studio è quello di sensibilizzare l’opinione pubblica scientifica pneumologica sull’importanza della valutazione del picco di flusso espiratorio (PEF: Expiratory Peak Flow) nella formulazione diagnostica e nel monitoraggio dei pazienti con prima diagnosi di asma bronchiale. Nelle prossime sezioni, vedremo i materiali e i metodi utilizzati oltre che i risultati ottenuti attraverso l’utilizzo dell’auto-monitoraggio domiciliare del picco di flusso espiratorio del paziente e la creazione di una tabella con allegato grafico excel, il quale ha permesso di formulare la corretta diagnosi clinica di asma bronchiale allergica con associata iper-IgE.
Si vuole anche sottolineare che, nella diagnosi di Asma e BPCO, svolge un ruolo fondamentale la valutazione clinico-anamnestica, oltre che i dati spirometrici, i quali rimangono i pilastri cardine per la corretta diagnosi.
Case report – Paziente con sospetta asma bronchiale allergica con iper-IgE
Paziente di 20 anni, giunto alla nostra attenzione per riferiti episodi di dispnea a riposo, tosse secca, senso di oppressione toracica e talvolta respiro sibilante associato a sintomi rinitici durante i periodi primaverili. In anamnesi: non fumatore, familiarità per asma bronchiale(padre), con riscontro laboratoristico di IgE totali pari a: 380kU/L, BMI: 26.
All’EOT: MVR diffusamente ridotto con qualche lievissima crepitazione alle basi non altri reperti patologici aggiunti, in espirazione forzata qualche fischio in campo medio a sinistra.
Si sottoponeva il paziente a esame spirometrico (PRE)con test di bronco reversibilità che evidenziava:
• FEV1: 139% teorico pari a 4,84L
• PEF: 113% teorico pari a 8,48L
• FVC: 147% teorico pari a 5,86L
• FEV1/FVC: 78% teorico
• FEF25-75: 131% teorico pari a 5,49L/s
• Bronco reversibilità non significativa dopo 400mcg di salbutamolo (non variazione significativa del FEV1, PEF, e del FEF25-75).
Sulla base della storia clinico-anamnestica, integrata con i dati spirometrici e della variazione del PEF oltre che della classificazione GINA 2021, si poneva il sospetto clinico di asma bronchiale allergica, con associata Iper-IgE e si iniziava terapia con ICS/LABA oltre che a consegnare Peakflow per monitoraggio a casa del PEF. La spirometria di controllo (POST) a 3 mesi dopo terapia inalatoria (ICS/LABA – Budesonide/formoterolo) a dosaggio di 1 inalazione BID e con consegna di PeakFlow al paziente; raccomandando di auto-monitorare le variazioni giornaliere del PEF(Tab.1) con i seguenti risultati:
• FEV1: 157% teorico pari a 5,15 L
• PEF: 141% teorico pari a 10,56 L
• FVC: 145% teorico pari a 5,79L
• FEV1/FVC: 112% teorico
• FEF25-75: 167% teorico pari a 7,07L/s Tab. 1
Grafico di variazioni del picco di flusso espiratorio misurata 3 volte al dì.
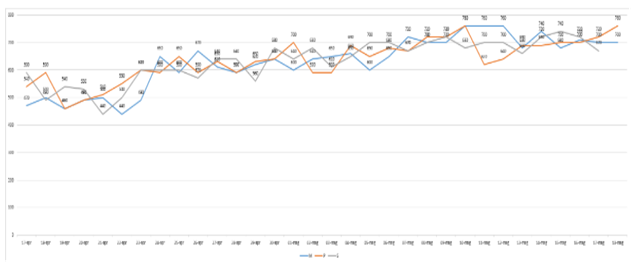
Valori assoluti del PEF in Excel
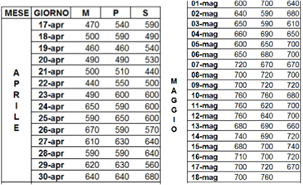
Si conclude affermando che il paziente risulta affetto da asma bronchiale (FEV1: +18% teorico a 3 mesi, FEF25-75: +36% teorico, PEF: +44% teorico) con componente allergica e lieve riscontro di i iper-IgE documentata agli esami di laboratorio (IgE totali pari a: 380 kU/L).
I risultati ottenuti, sono stati molto importanti in termini diagnostici e terapeutici (vedi prove di funzionalità respiratoria), ed hanno migliorato il rapporto medico-paziente, il quale ad oggi risulta molto motivato a continuare la terapia inalatoria – ICS/LABA con Budesonide/formoterolo.
I dati sono stati ottenuti previa acquisizione del consenso informato al trattamento dei dati personali e archiviati attraverso grafici in formato digitale Excel, direttamente forniti dal paziente,oltre che con spirometro semplice Minispir S S/N C05886, utilizzando tutte le misure di prevenzione per effettuare l’esame spirometrico in tempo di pandemia da SARSCOV2(COVID19) che hanno compreso:
1) Utilizzo di turbine e pinze stringinaso monouso.
2) Sterilizzazione e disinfezione dello strumento ad ogni suo utilizzo.
3) Utilizzo di DPI (Guanti sterili, camice monouso,visiera e mascherine FFP2-3)
DISCUSSIONE E CONCLUSIONI
Riassumendo possiamo dire che:
• Sono attualmente pochissimi gli studi evidenziati in letteratura che correlano la variazione del PEF con la diagnosi e il monitoraggio dell’asma bronchiale.
• L’utilizzo di tabelle e grafici Excel permette una diagnosi stimata molto più accurata, favorendo il ruolo del clinico nel percorso diagnostico-terapeutico in asma.
• Rimangono sempre saldi i due pilastri fondamentali per la diagnosi che sono i dati clinico anamnestici e spirometrici, anche se è possibile, in oltre il 50% dei pazienti con asma bronchiale, trovare la spirometria basale normale e il test di bronco-reversibilità negativo.
• È necessario valutare altre strategie oltre alla spirometria per effettuare diagnosi di asma bronchiale, in quanto l’asma rappresenta una patologia variabile e correlata a molti fattori di rischio.
RIFERIMENTI BIBLIOGRAFICI:
1) Documento GINA 2021.
2) Asthma UK. Asthma and me. A guide to living with asthma. 2013. https://tinyurl.com/y2qtj3cm (accessed 10 July 2019) Asthma UK. Peak flow test. 2016. https://tinyurl.com/ y2ravblb (accessed 10 July 2019) Asthma UK. Occupational asthma. 2019. https://tinyurl. com/yx9m9nxz (accessed 10 July 2019) British Lung Foundation. Breathing and lung function tests. Peak flow test. 2017. https://tinyurl.com/y5frkwht (accessed 10 July 2019) British Thoracic Society, Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. SIGN guideline. 2016 (revised from 2013). https://tinyurl.com/ y2h4epmt (accessed 10 July 2019) Dougherty L, Lister S,West- Oram A (eds). The Royal Marsden manual of clinical nursing procedures. 9th edn. Student edn. London: Wiley-Blackwell; 2015: 530 Keeley D. Peak flow monitoring and microspirometry as aids to respiratory diagnosis in primary care. Primary Care Respiratory Update 2017; 4(1): 25–28. https:// tinyurl.com/yxk4zdvr (accessed 10 July 2019) National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management [NG80]. 2017. (accessed 10 July 2019) NHS website. Peak flow test. 2018. https://tinyurl.com/ y2npb6jr (accessed 10 July 2019).
3) Asthma in Adults: Principles of treatment Jason H. Kwah, M.D. and Anju T. Peters, M.D.
4) Peak flow meter with a questionnaire and mini-spirometer to help detect asthma and COPD in real-life clinical practice: a cross-sectional study Yogesh T. Thorat1, Sundeep S. Salvi1 and Rahul R. Kodgule
A cura di Marco Umberto Scaramozzino
MD U.O.C. Pneumologia Ospedale Spoke Civile di Locri (RC) Centro di eccellenza per le malattie immunoallergologiche